Operationsarten
Bariatrische Chirurgie
Die Adipositaschirurgie, auch als bariatrische Chirurgie bekannt, bezeichnet chirurgische Eingriffe zur Reduktion des Körpergewichtes. Neben der Gewichtsabnahme sowie einer Verbesserung der Begleiterkrankungen führt sie zu einer Verbesserung der Lebensqualität und auch Lebensverlängerung.
Die Operationen werden bei uns im Haus mit der sogenannten Schlüssellochchirurgie durchgeführt – das heißt sie sind minimalinvasiv. Hier wird mittels Sondentechnik gearbeit, so dass eine Durchführung eines größeren Bauchschnittes im Allgemeinen nicht erforderlich ist. Das Operationsbild wird dabei über eine Optik und Kamera auf einen externen Videomonitor übertragen.
Die Schlüssellochchirurgie bringt für die Patientinnen und Patienten viele Vorteile mit sich:
- Schonender und schmerz ärmere Methode als großer Bauchschnitt
- Geringerer Bedarf an Schmerzmitteln in der postoperativen Phase
- Kürzerer Krankenhausaufenthalt
- Schnelle Mobilisierung
- Frühere Belastbarkeit – dies bedeutet gleichzeitig kürzere Arbeitsunfähigkeit
- Freizeitaktivitäten können rascher wiederaufgenommen werden
- Bessere Kosmetik
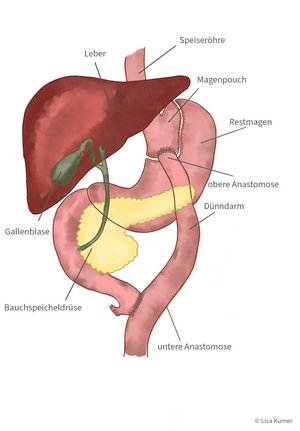
Laparoskopischer Gastric Bypass
Der Eingriff wird in Allgemeinnarkose durchgeführt. Der Eingriff findet laparoskopisch statt – das heißt es handelt sich um einen minimalinvasiven Eingriff.
Der Magen wird unmittelbar unterhalb des Eingangs mit Klammernähten durchtrennt, sodass ein kleiner oberer „Pouch“ entsteht. Bei diesem Verfahren wird neben einer Verkleinerung des Magens zur Reduzierung der Nahrungsmenge (Restriktion) eine Dünndarmumleitung vorgenommen, um die Aufnahme der Speisen im Dünndarm einzuschränken. Durch die Ausschaltung des oberen Teiles des Dünndarms werden die Verdauungssäfte erst später mit dem Speisebrei vermengt. Es kommt zu einer Malabsorption – das heißt, dass Nährstoffe nicht mehr so gut aufgenommen werden können.
Der Magenbypass eignet sich für Patientinnen und Patienten mit einem BMI ≥ 40 kg/m². Er ist empfehlenswert für Menschen, welche gerne süße bzw. fette Speisen zu sich nehmen – diese werden durch den Bypass schlechter aufgespalten und können nur zu einem geringen Teil verwertet bzw. gespeichert werden. Liegt bereits eine Begleiterkrankung vor wie zum Beispiel Diabetes mellitus oder arterielle Hypertonie kann ein Magenbypass bereits ab einem BMI von ≥ 35 kg/m² sinnvoll sein. Weiters kann diese Operationsmethode eine bestehende Refluxerkrankung günstig beeinflussen.
| Vorteile | Nachteile |
|---|---|
| Effektive Behandlung einer bestehenden Refluxerkrankung | Risiko eines Dumping-Syndroms (Unwohlsein, Schwindel, Schweißausbruch) |
| Hormonelle Veränderungen können bestehenden Diabetes mellitus Typ 2 günstig beeinflussen – höhere Remissionsrate als beim Sleeve | Um einen Mangel vorzubeugen ist eine lebenslängliche Supplementation von Vitaminen wichtig! |
| Gewichtswiederzunahme geringer als beim Sleeve | Kein endoskopischer Zugang möglich (zum Restmagen oder Duodenum) |
| Gefahr von inneren Hernien |
Magenschlauch (Sleeve Resektion)
Der Eingriff wird in Allgemeinnarkose durchgeführt. Der Eingriff wird laparoskopisch durchgeführt.
Durch Klammer-Naht-/ Schneidegeräte (sog. Stapler) wird der größte Teil des Magensacks so abgetragen, dass nur noch ein schlauchförmiger Restmagen für die Nahrungspassage verbleibt. Das abgetragene Magenstück wird aus der Bauchhöhle entfernt.
Der Magen wird operativ verkleinert, damit das Fassungsvermögen verringert wird (Restriktion). Bereits kleine Mengen an Nahrung führen zu einem Sättigungsgefühl. Weiters wird das Hungerhormon Ghrelin weniger ausgeschüttet, dies verringert Heißhungerattacken.
Der Magenschlauch eignet sich für Patientinnen und Patienten mit einem BMI ≥ 40 kg/m². Liegt eine Begleiterkrankung wie z. B. Diabetes mellitus vor, wird bereits mit einem BMI von ≥ 35 kg/m² vorgenommen. Weiters eignet sich der Eingriff für Patientinnen und Patienten, welche bestimmte Medikamente (Psychopharmaka …) zu sich nehmen.
| Vorteile | Nachteile |
|---|---|
| Auch im sehr hohen BMI-Bereich technisch sicher möglich | Nach 2 - 3 Jahren stärkere Gewichtszunahme möglich als bei den Bypässen – Schlauchmagen kann dilatieren |
| Bei Nichterreichen des Therapieziels Umwandlung in z.B. Y-Roux-Bypass möglich | Verschlechterung einer bestehenden Refluxerkrankung |
| Keine Malabsorption, rein restriktiver Eingriff | Remissionsrate eines bestehenden Diabetes mellitus Typ 2 geringer als beim Bypass |
| Lange Klammernahtreihe! Hohe Rate an Fisteln der Klammernaht (1-3%) – am häufigsten tritt dies bei RaucherInnen auf | |
| Eingriff kann nicht rückgängig gemacht werden |
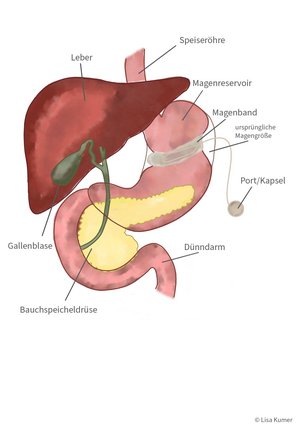
Magenband
Der vorgesehene Eingriff wird in Allgemeinnarkose durchgeführt. Grundsätzlich kann der Eingriff entweder offen oder laparoskopisch (z.B. auch als Single-Port-Operation) durchgeführt werden. Ziel ist es, eine kleine Tasche im Bereich des Mageneingangs zu bilden, die die Speisen über einen engen Kanal verzögert in den Restmagen entleert. Die Verdauung erfolgt auf normalem Weg. Zur Bestimmung der Größe des Vor-Magens wird eine Messsonde durch die Speiseröhre in den Magen eingeführt.
Ein schlauchförmiges Band wird wie eine Halskrause knapp unterhalb des Eingangs um den Magen gelegt. Über einen Verbindungskatheter und eine unter der Haut eingepflanzte punktierbare Kammer (Port) kann dieses Magenband mit Flüssigkeit gefüllt oder entleert werden. Damit lässt sich bedingt die Geschwindigkeit der Nahrungszufuhr steuern.
| Vorteile | Nachteile |
|---|---|
| Im Vergleich zu anderen Verfahren kürzeste Operationsdauer und niedrigste perioperative Morbidität und Mortalität | Im Vergleich zu anderen Verfahren schlechtere Ergebnisse in Bezug auf Gewichtsreduktion und Remissionsraten von bestehenden Begleiterkrankungen |
| Keine Malabsorption | Hohe Revisionsrate aufgrund von nicht erreichten Therapiezielen oder bandspezifischen Komplikationen |
| Intensive Nachsorge durch Bandanpassung | |
| Schwierige Patientenselektion – Operierte profitieren nicht oder kaum von einer Bandanlage |